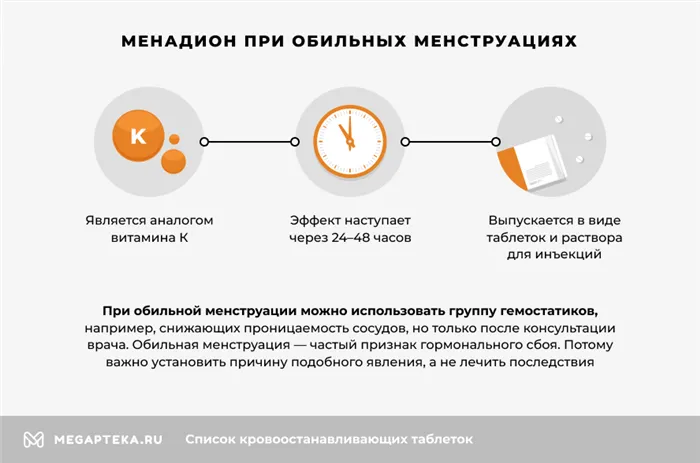
Рецидивирующий вагинальный кандидоз — это довольно распространенное заболевание, которое встречается у 10—15 % женщин репродуктивного возраста и характеризуется проявлением четырех и более обострений в течение года.
Зуд при молочнице у женщин
Молочница, или вульвовагинальный кандидоз, — это заболевание, с которым в какой-то момент своей жизни сталкивается около 75% женщин. Это заболевание сопровождается такими неприятными симптомами, как жжение и зуд, которые существенно снижают качество жизни. Чтобы полностью избавиться от молочницы, важно понять её причины и симптомы. Познание этих факторов поможет правильно подобрать эффективные лекарственные препараты и средства для гигиенического ухода за интимной областью.
Вульвовагинальный кандидоз часто называют молочницей. Существует множество эпидемиологических исследований, которые показывают, что основной причиной этого заболевания является грибок Candida albicans, в то время как другие виды кандид, такие как Candida glabrata, отвечают за 10-20% случаев. Этот микроорганизм является условно-патогенным и присутствует в незначительных количествах в пищеварительном тракте, во влагалище, ротовой полости и на коже, не вызывая никаких симптомов.
Молочница возникает в момент активизации и размножения грибка Candida при определенных условиях (подробности представлены в разделе «Причины молочницы»). Это заболевание может протекать в форме ремиссий и обострений, причем рецидивирующее течение наблюдается в 40-45% случаев. У пациенток с рецидивирующим кандидозным вульвовагинитом, который определяется как наличие как минимум четырех эпизодов в течение одного года, может быть предрасполагающий генетический фактор, связанный с повышенной восприимчивостью к Candida.
Редкие осложнения вульвовагинального кандидоза включают вульварный вестибулит. У беременных это может привести к хориоамниониту (French et al., 2004).
Основные признаки и симптомы молочницы
Степень тяжести кандидоза может варьироваться в зависимости от индивидуального состава микрофлоры у женщины и ее способностей к борьбе с инфекцией. При сильном иммунитете заболевание может протекать бессимптомно и быть выявленным только во время гинекологического осмотра. Тем не менее чаще всего пациентки обращаются к врачу с такими жалобами:
- Зуд, жжение и сухость в интимной области — это основные симптомы вульвовагинального кандидоза. У взрослых женщин данный тип кандидоза является частой причиной зуда в области вульвы (наружных гениталий) — около 35-40% случаев вульвовагинального кандидоза;
- Боль при половом акте и болезненные ощущения при мочеиспускании могут также встречаться как дополнительные симптомы;
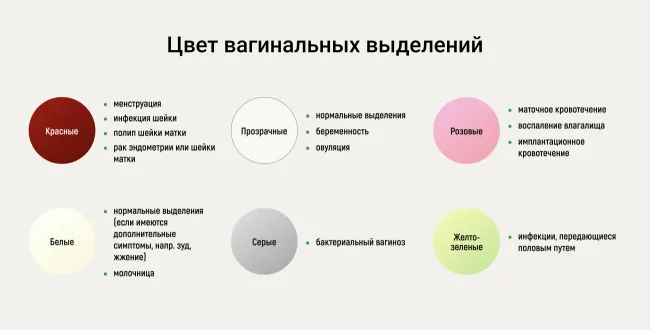
- При осмотре могут быть выявлены следующие объективные признаки: покраснение, эрозии (микроповреждения слизистой), пустулы (сыпь в виде пузырьков с гнойным содержимым), творожистые выделения и налет на слизистой с кислым запахом.
Данные неприятные ощущения могут значительно негативно влиять на эмоциональное и психологическое состояние женщин, вплоть до появления невроза.

Определение заболевания. Причины
Вагинальный кандидоз (кандидозный вагинит) — это поражение слизистой оболочки влагалища дрожжеподобными грибами рода Candida. В обиходе данное заболевание чаще всего называют молочницей.
Краткое содержание статьи — в видео:
Грибы рода Candida являются условно-патогенными микроорганизмами и факультативными анаэробами (это организмы, способные существовать как в присутствии, так и без кислорода). Они имеют тропизм, то есть предпочитают расти в области, богатой гликогеном, например на клетках слизистой оболочки влагалища. Наиболее распространенный вид возбудителя, встречаемый в 70—90% случаев, это Candida albicans.
В последние годы процент заболеваемости кандидозом, вызванным другими видами рода Candida, увеличивается. Наиболее часто встречаются:
- С. glabrata (15% случаев);
- C. dubliniensis (6% случаев);
- C. tropicalis (3—5% случаев);
- C. parapsilosis (3% случаев);
- C. krucei (1—3% случаев).
Рациональное использование антибиотиков и методов самолечения пациенток приводит к росту устойчивости грибов к лечебным препаратам.
Частота возникновения кандидозного вагинита среди инфекционных заболеваний влагалища и вульвы составляет 30—45%. Это заболевание занимает второе место среди всех инфекций влагалища и является одной из самых распространенных причин обращения женщин за медицинской помощью. Согласно данным J. S. Bingham (1999):
- к 25 годам около 50% женщин репродуктивного возраста уже сталкивались с хотя бы одним диагностированным эпизодом вагинального кандидоза;
- к началу менопаузального периода это число достигает около 75%.
Кандидозный вагинит редко наблюдается после наступления менопаузы, за исключением случаев, когда женщины проходят гормональную заместительную терапию.
Предрасполагающими факторами для заболевания являются:
- Механические — ношение синтетического белья, первый половой контакт, травмы тканей влагалища, длительное использование внутриматочных спиралей;
- Физиологические — беременность и менструация;
- Эндокринные — гипотиреоз, диабет;
- Состояния иммунодефицита;
- Ятрогенные факторы (приём антибиотиков, кортикостероидов, иммуносупрессоров, лучевая и химиотерапия, онкологические заболевания, оральные контрацептивы);
- Прочие факторы (авитаминоз, аллергические реакции, хронические заболевания половых органов и желудочно-кишечного тракта).
Заболевание в большинстве случаев не передается половым путем, однако существует связь с типом половых контактов: анально-вагинальным и орогенитальным. Также возможно развитие кандидозного баланопостита у партнеров, имеющих вульвовагинальный кандидоз.
При возникновении указанных симптомов следует обратиться к врачу. Не рекомендуется заниматься самолечением — это может представлять опасность для здоровья!
Симптомы вагинального кандидоза
Основные признаки вагинального кандидоза:
- жжение и зуд в области влагалища и вульвы;
- творожистые выделения из влагалища;
- нарушения мочеиспускания;
- боль при половом акте.
Зуд может усиливаться после водных процедур, интима, в ночное время или в период менструации. В общем, симптомы вагинального кандидоза чаще всего обостряются перед менструацией. У беременных женщин проявление заболевания также усиливается из-за снижения иммунной защиты организма в этот период.
Объективные признаки вагинального кандидоза:
- отёк и гиперемия слизистой оболочки влагалища и наружных половых органов;
- белые или зеленовато-белые налеты на стенках влагалища;
- покраснение слизистой влагалища.
В случае осложненного кандидоза могут возникать везикулы (пузырьки), которые выступают над уровнем кожи или слизистой и наполнены прозрачным или мутным содержимым. Эти пузырьки могут вскрываться и приводить к образованию эрозий. Таким образом, при вагинальном кандидозе также могут наблюдаться трещины слизистой в области вульвы, задней спайки и перианальной области.
Правильный гигиенический уход за интимной зоной
Вот основные рекомендации по правильному гигиеническому уходу за интимной зоной во время молочницы. Следуя этим советам, вы сможете облегчить зуд и избавиться от неприятных ощущений.
| Совет | Описание |
| Используйте мягкое мыло | Избегайте использования агрессивных мыльных средств или гелей для очищения интимной зоны, так как они могут нарушить естественный баланс микрофлоры и усугубить состояние. Рекомендуется выбирать мягкое мыло, специально предназначенное для интимной гигиены. |
| Обратите внимание на температуру воды | Для мытья интимной зоны следует использовать теплую (но не горячую) воду. Горячая вода может вызывать раздражение и сухость. Также рекомендуется избегать использования губок или скрабов при уходе за интимной зоной, поскольку они могут приводить к дополнительному раздражению. |
| Вытирайте интимную зону правильно | После мытья интимной зоны аккуратно вытирайте ее мягким полотенцем. Для предотвращения раздражений не стоит тереть кожу слишком активно. |
| Избегайте тесного ношения белья | Выбирайте нижнее белье из натуральных тканей, которое не плотно прилегает к интимной зоне. Это поможет коже дышать и снизит риск возникновения раздражений. |
| Следите за состоянием интимной зоны | Регулярно проверяйте состояние интимной зоны и следите за любыми изменениями. Если зуд не проходит или усиливается, несмотря на соблюдение гигиенических мер, обязательно обратитесь к врачу. |
Правильный гигиенический уход за интимной зоной является важным аспектом лечения молочницы. Следуя данным рекомендациям, вы сможете облегчить зуд и освободиться от неприятных ощущений. Не забывайте о необходимости регулярных визитов к гинекологу для эффективного лечения и предотвращения возможных осложнений.
Использование местных средств
В аптеках доступны разнообразные препараты для лечения молочницы, которые применяются непосредственно на месте инфекции. Они могут быть представлены в форме кремов, гелей или свечей.
К таким местным препаратам относятся антимикотические кремы, содержащие противогрибковые компоненты. Эти лекарства помогают уничтожить грибки, вызывающие молочницу, и избавиться от зуда и раздражения.
Также существуют специализированные гели с успокаивающими и противовоспалительными компонентами. Они помогают уменьшить воспаление и зуд, а также увлажняют и успокаивают кожу в интимной области.
Эффективными также являются свечи, содержащие антимикотические и противомикробные компоненты. Их вводят во влагалище, и они помогают устранить грибковую инфекцию и сопутствующие симптомы, такие как зуд и раздражение.
Однако перед использованием любых местных средств обязательно проконсультируйтесь с врачом. Гинеколог поможет подобрать наиболее подходящее лечение на основе индивидуальных особенностей пациентки и стадии заболевания.
Важно помнить, что местные средства служат только временной мерой для снятия симптомов и не могут быть основным методом лечения молочницы. Поэтому необходимо обратиться к врачу для получения полноценного лечения и профилактики рецидивов заболевания.
Характер зуда в области половых органов
По характеру зуд в области женских половых органов может быть постоянным, периодическим или возникать исключительно в определенных ситуациях — например, после горячей ванны, на пляже или после полового акта. Обращение к специалисту обязательно даже в случае периодического и, казалось бы, незначительного зуда, так как этот симптом может указывать на наличие серьезных проблем со здоровьем и необходимость в лечении. Не откладывайте визит к врачу в случае возникновения зуда.
Зуд во влагалище и жжение после мочеиспускания
Появление подобных симптомов после посещения туалета чаще всего указывает на возможный цистит — воспаление слизистой оболочки мочевого пузыря. Цистит проявляется частыми позывами к мочеиспусканию, что может быть раздражающим и предавать ощущение, будто воспалительный процесс происходит в области половых органов.
К дискомфорту также может приводить уретрит, при котором воспаляются стенки мочеиспускательного канала в результате воздействия различных бактерий и вирусов.
Практически любое заболевание в области выделительной системы, которое вызывает сухость слизистой оболочки, может приводить к микротравмам и появлению выделений, что становится причиной жалоб женщин на дискомфорт. Попадая на область этих микротравм, моча вызывает раздражение, что приводит к дискомфорту.
Покраснение влагалища при сахарном диабете

Сахарный диабет вызывает изменения в функционировании организма в целом. При этом заболевании наблюдаются поражения мелких сосудов, снижение местного иммунитета, а также изменение кислотно-щелочного баланса, что приводит к сухости кожи и слизистых, повышенной шелушащейся коже и легкому образованию микротрещин, которые заражаются патогенной флорой и грибами, что в свою очередь ведет к воспалительным заболеваниям. Безусловно, женщины могут испытывать значительный дискомфорт в области половых органов, который проявляется зудом и болевыми ощущениями.
Неприятные симптомы при аллергических реакциях
Аллергическая реакция может возникнуть под воздействием множества различных факторов, например, синтетических препаратов, пищевых продуктов или средств для интимной гигиены, содержащих ароматы. Чрезмерное использование различных ароматизированных гелей, пенок и ежедневных прокладок может привести к аллергии и, как следствие, к появлению зуда в области половых органов.
Ношение синтетического, слишком тесного нижнего белья, а также регулярное бритье интимной зоны с последующим отрастанием волос также могут стать причиной возникновения зуда.
Зуд и жжение во влагалище после полового акта
У женщин может возникнуть зуд и жжение после полового акта, особенно если у них есть аллергия на лубриканты и латекс, из которого изготавливаются презервативы. Различные спермицидные препараты также могут вызывать раздражение и зуд в области половых органов. Если аллергическая реакция возникает на семенную жидкость партнера, неприятные симптомы проявляются сразу после незащищенного полового акта и могут сопровождаться покраснением и отечностью влагалища и наружных половых органов.
В некоторых случаях причина аллергии на сперму партнера заключается в его пищевых привычках или препаратах, которые он употребляет. Поэтому при возникновении дискомфорта после полового акта часто требуется совместное лечение обоих партнеров и обращение как к гинекологу, так к урологу.
Лечение зуда во влагалище
Лечение зуда назначается врачом на основе причин, приведших к появлению неприятных симптомов. Если от зуда невозможно избавиться, лишь отказавшись от ароматизированного средства для интимной гигиены или сменив синтетическое белье, то женщине может потребоваться медикаментозное вмешательство. В случае дисбактериоза необходимо соблюдение диеты и применение пробиотиков и пребиотиков; для лечения кандидоза требуется противогрибковая терапия; при возрастных изменениях может потребоваться гормональная терапия, а если причиной дискомфорта стали воспалительные заболевания, передающиеся половым путем, потребуется лечение обоих партнеров.
Применение местных лекарственных средств усложняет наличие биопленки — сообщества микроорганизмов, прикрепленных к какому-либо участку, в данном случае к живым тканям. Это одна из основных стратегий выживания микроорганизмов при инфицировании — объединиться и выживать путем крепления друг к другу. Эта особенность часто мешает применению вагинальных свечей, таблеток и других местных препаратов при инфекциях, передающихся половым путем.
Если наблюдается вирусная инфекция, лечение может включать в себя прием системных препаратов. Одним из таких препаратов является ВИФЕРОН. Это противовирусное и иммуномодулирующее средство с незначительным антибактериальным действием, которое обладает множеством уникальных фармакологических свойств. В состав препарата входит интерферон альфа-2b, который помогает подавлять размножение вирусов и корректирует иммунный ответ организма.

Свечи ВИФЕРОН помогают снизить активность вирусов и усиливают эффективность собственного иммунного ответа организма на патогенные микроорганизмы, что делает его пригодным для применения при инфекционно-воспалительных заболеваниях урогенитального тракта (таких как хламидиоз, цитомегаловирусная инфекция, уреаплазмоз, трихомониаз, гарднереллез, инфекция, вызванная папилломавирусом, бактериальный вагиноз, рецидивирующий вагинальный кандидоз, микоплазмоз) в составе комплексной терапии.
Препарат хорошо сочетается с антибиотиками, гормональными средствами и другими препаратами, назначаемыми для лечения вышеупомянутых заболеваний. ВИФЕРОН помогает снизить дозы антибиотиков и уменьшить продолжительность их применения.
Справочно-информационный материал
Спрей Эпиген Интим — особенности применения
Спрей Эпиген Интим — это препарат для лечения молочницы, который используется в составе комплексной терапии. Активным компонентом данного спрея является активированная глицирризиновая кислота, полученная из корня солодки, которая обладает иммуностимулирующим, противовоспалительным и противозудным действием. Таким образом, специалист, назначая Спрей Эпиген Интим пациентам с диагнозом вагинальный кандидоз, одновременно решает множество проблем, возникающих при этом заболевании. Особенностью Спрея Эпиген Интим в лечении вагинального кандидоза является его способность устранять зуд и жжение — наиболее неприятные симптомы молочницы. Важно, что этот спрей проявляет исключительно местное действие, позволяя использовать его даже при беременности и лактации.
Спрей Эпиген Интим удобен в использовании: распылитель позволяет точно дозировать препарат, а наличие вагинальной насадки обеспечивает глубокое введение средства и равномерное распределение по стенкам влагалища. Еще одним важным аргументом в пользу использования данного спрея является его совместимость с другими медицинскими препаратами, назначаемыми для комплексного лечения заболевания. Спрей Epigen Intim не требует хранения в холодильнике, что позволяет брать его с собой на работу или в поездки, увеличивая тем самым приверженность к лечению и вероятность завершения полноценного курса терапии.
Профилактика повторного возникновения заболевания
После завершения курса лечения молочницы важным является предотвращение рецидива заболевания. Для этого стоит следовать простым, но эффективным рекомендациям:
- Скорректируйте свой рацион, сократив потребление сахара, выпечки, солений и копченостей, отдав предпочтение кисломолочным продуктам, овощам и фруктам;
- Выбирайте нижнее белье из натуральных материалов и удобных фасонов;
- Старайтесь высыпаться и избегать стрессовых ситуаций;
- Принимайте медикаменты (особенно антибиотики) строго по назначению врача;
- После купания в общественных местах или бассейне обязательно переодевайтесь в сухие плавки.
Крайне важно уделять особое внимание своему интимному здоровью и обращаться к гинекологу при первых же проявлениях недомогания, а впоследствии тщательно следовать всем врачебным рекомендациям.
Спрей Эпиген Интим — это тот препарат, который желательно иметь в своей аптечке практически каждой женщины, которая перенесла вагинальный кандидоз. Он может использоваться в период обострения провоцирующих факторов — сильного стресса, переутомления, во время простудных заболеваний, и приёмов антибиотиков — для профилактики рецидивов молочницы. Для ежедневной интимной гигиены во время лечения молочницы и после завершения курса терапии рекомендуется использовать Гель Эпиген Интим.