Во время процедуры гистеросальпингографии (ГСГ) могут быть обнаружены полипы или миомы. Эти патологии часто выражаются в искривлении контура, расширении матки и частичном заполнении её полости. Эти признаки могут указывать на наличие различных проблем, связанных с репродуктивным здоровьем женщины.
Хромосальпингоскопия (ХСС)
Хромосальпингоскопия (ХСС) представляет собой диагностическую процедуру, предназначенную для оценки проходимости маточных труб у женщин, столкнувшихся с проблемой бесплодия. Эта процедура также известна под термином хромогидротубация. Важной особенностью ХСС является то, что она часто выполняется в ходе лапароскопии, что позволяет после обнаружения непроходимости труб сразу же провести лечение с целью восстановления их проходимости.
Одной из основных причин бесплодия является так называемый трубно-перитонеальный фактор, который возникает из-за спаечного процесса в области маточных труб. Этот процесс может быть следствием эндометриоза, инфекций или ранее перенесённых хирургических вмешательств. Спаечки мешают продвижению оплодотворённой яйцеклетки в полость матки, что, в свою очередь, препятствует наступлению беременности. Чтобы точно установить или опровергнуть наличие этого фактора бесплодия, назначается хромосальпингоскопия.
Как проводится хромосальпингоскопия?
Хромосальпингоскопию осуществляют в ходе диагностической лапароскопии под общим наркозом. Лапароскопия подразумевает введение камер и специальных хирургических инструментов в живот через небольшие разрезы, что позволяет визуально оценивать состояние внутренних органов.
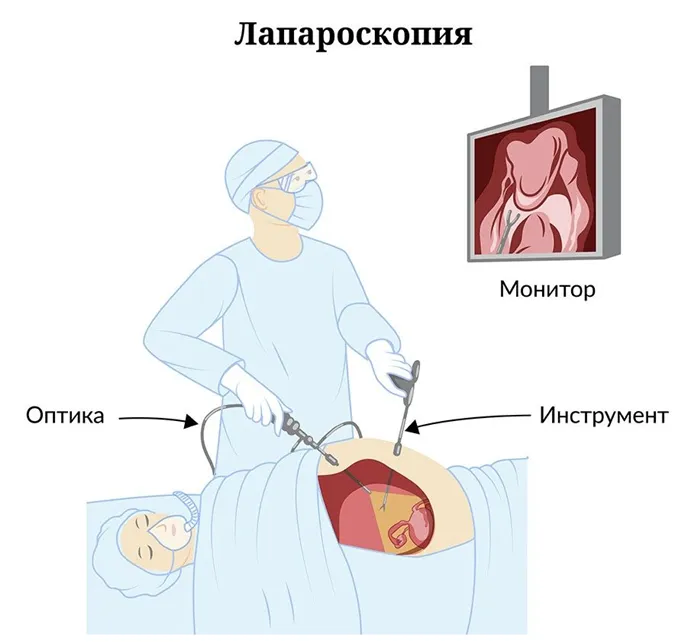
Для проведения процедуры в полость матки устанавливается специальный маточный зонд, через который вводится контрастное вещество. Нормальной является ситуация, когда контраст протекает из матки в маточные трубы и дальше в брюшную полость.
Если маточные трубы проходимы, краситель будет обнаружен в брюшной полости. Кроме того, выделяют несколько категорий проходимости труб, которые основаны на скорости, характере и объёме выхода контраста. Если при процедуре выявляется непроходимость, следует тщательно оценить состояние маточных труб, и, если есть возможность, провести органосохраняющую операцию для их восстановления. В случаях, когда труба повреждена настолько, что восстановить её проходимость невозможно, врач принимает решение о её удалении.
Как подготовиться к хромосальпингоскопии?
Поскольку хромосальпингоскопия требует госпитализации, необходимо заранее пройти обследование и сдать базовые анализы. К ним относятся анализы крови и мочи, мазки на инфекции, ЭКГ, рентген органов грудной клетки и УЗИ органов малого таза и вен нижних конечностей. Полный перечень обследований можно уточнить при консультации с врачом. В день операции категорически запрещается есть и пить.
Можно ли забеременеть после хромосальпингоскопии?
Если удалось восстановить проходимость труб, вероятность беременности в ближайшие месяцы после операции значительно возрастает. В тех случаях, если при обследовании были выявлены другие причины бесплодия, потребуется дальнейшее лечение у специалиста в области репродукции.
Сколько восстанавливаются после хромосальпингоскопии?
Лапароскопические операции характеризуются коротким восстановительным периодом. При отсутствии осложнений пациенток обычно выписывают из стационара через 2-3 суток после операции.
Когда можно беременеть после хромосальпингоскопии?
Если во время процедуры проходимость маточных труб была восстановлена, беременность можно планировать начиная с следующего менструального цикла.
Вы можете оставить заявку, заполнив форму на сайте, или написать мне в WhatsApp, чтобы выбрать удобное время для консультации.
- Эндометриоз
- Гиперплазия эндометрия
- Полип эндометрия
- Миома матки
- Киста яичника
- Киста бартолиновой железы
- Синдром Ашермана
- Дисплазия шейки матки
- Гидросальпинкс
- Аденомиоз
Показания и противопоказания к гистеросальпингографии

Обычно обследование назначают для диагностики причин бесплодия. Гистеросальпингография (ГСГ) может быть проведена в клинике, куда нужно предварительно получить направление от гинеколога. Обычно процедуру назначают в случаях, когда у женщины в возрасте до 35 лет не происходит забеременение в течение одного года, а если ей больше 35, то в течение полугода.
А также диагностика требуется при подозрении на:
- аномалии анатомического строения матки и придатков
- миому
- спайки
- полипы и другие патологии
Показания к ГСГ маточных труб устанавливаются врачом на основании проведенного опроса и осмотра пациентки, а также результатов других исследований.
В некоторых ситуациях проведение диагностики откладывается. Оно не рекомендуется в случаях:
- Беременности. Рекомендуется воздерживаться от половых контактов или применять средства контрацепции за месяц до процедуры.
- Аллергии на контрастные препараты. Во время диагностики используются йодосодержащие вещества, которые могут вызвать острые аллергические реакции.
- Бактериальных и инфекционных заболеваний.
- Воспалительных процессов (особенно в стадии обострения).
Итоговое решение о целесообразности проведения ГСГ маточных труб осуществляется врачом с целью обеспечения максимальной безопасности для пациентки.
Также диагностика не проводится в случаях маточных кровотечений, тромбофлебита и ряда других патологий.
Важно помнить, что окончательное решение о возможности проведения ГСГ принимается врачом, чтобы гарантировать максимальную безопасность процедуры.
Как подготовиться?
Подготовка к обследованию играет ключевую роль в его информативности и эффективности. Поэтому женщине стоит тщательно следовать всем рекомендациям, предоставленным врачом.

Поскольку процедура ГСГ имеет определенные противопоказания, необходимо убедиться в их отсутствии.
В рамках подготовки следует:
- На протяжении недели перед процедурой отменить использование вагинальных таблеток, свечей и спреев.
- В предшествующий менструальный цикл использовать контрацепцию или полностью отказаться от половых контактов для исключения возможности зачатия.
За несколько часов до диагностики необходимо провести гигиенические процедуры. Поскольку исследование не связано с приёмом пищи, ограничения по приёму пищи отсутствуют.
Для проверки наличия противопоказаний пациентка должна сдать ряд анализов.
Обычно список включает:
- Анализ крови на ВИЧ, гепатиты и сифилис.
- Мазок на флору.
Точный перечень анализов будет озвучен врачом. В некоторых случаях перед исследованием может понадобиться УЗИ органов малого таза.
На какой день цикла делают ГСГ?
Оптимальное время для проведения гистеросальпингографии – период между менструацией и овуляцией, чаще всего на 7-12 день цикла.

Когда именно вам необходимо и возможно выполнить ГСГ, вам расскажет врач-гинеколог. Он подберет наиболее подходящий день для диагностики и предварительно ответит на все ваши вопросы, что позволит корректно подготовиться и улучшить точность обследования.
Причины нарушения проходимости маточных труб

Наиболее распространенной причиной являются инфекционно-воспалительные процессы, такие как хронические аднекситы. Среди других причин также выделяют:
- новообразования;
- эндометриоз;
- спайки, возникающие после травм или хирургических вмешательств в полости живота;
- значительные миомы и полипы в эндометрии;
- врождённые аномалии анатомического строения репродуктивных органов.
ГСГ – метод диагностики непроходимости маточных труб
Гистеросальпингография (ГСГ) представляет собой рентгенологическое исследование, в ходе которого в матку вводится контрастное вещество, обладающее свойствами задерживать рентгеновские лучи. Однако в современной гинекологии все чаще используется метод КУЗГСС (контрастная ультразвуковая гистеросальпингоскопия), который позволяет оценить проходимость маточных труб с помощью ультразвука.
Этот метод считается более комфортным и безопасным для женщины, поскольку не делает воздействие лучевой нагрузки, а по своей информативности не уступает традиционным методам ГСГ. Более того, после КУЗГСС, если трубки признаны проходимыми, у женщины сразу есть возможность начать попытки зачатия, что увеличивает вероятность успешной беременности.
Для обеспечения максимального успеха проведения диагностики необходима тщательная подготовка.
Сальпинография с описанием
Термин гистеросальпингография не является единственным, который вы можете встретить в направлении врача для проверки проходимости маточных труб. В медицинской практике существует множество синонимов, используемых для обозначения этой процедуры, в зависимости от методов её проведения или целей диагностики. Например, специалисты часто используют такие термины, как метросальпингография (МСГ), гидросальпингография и утеросальпингография (УСГ). В случаях, когда исследование проводится с использованием ультразвука, это называется гистеросальпингосонографией (ГССГ, или УЗИ ГСГ) или ультразвуковой гистеросальпингоскопией (УЗГСС или ЭхоГСС). Эта диагностика, независимо от названия и типа, служит для оценки проходимости маточных (фаллопиевых) труб. Фаллопиевы трубы являются парными органами репродуктивной системы женщины, играющими важную роль в доставке оплодотворенной яйцеклетки из яичников в матку.
Если на пути эмбриона образуются спайки, рубцы или перетяжки, это может препятствовать процессу зачатия. Врач назначает ГСГ для выявления причин, мешающих беременности, что осуществляется путем заполнения маточных труб специальным веществом. Затем через эти заполненные органы проходит рентгеновское излучение или ультразвуковые волны. Процедура считается безвредной для здоровья, так как уровень облучения от современных аппаратов минимален, а ультразвук полностью безопасен.
Выбор между рентгеновским излучением и ультразвуком обусловлен целью исследования и влечет за собой различия в методике проведения процедуры:
- При ультразвуковой ГСГ в качестве контрастного вещества используется стерильный физраствор (0,9% раствор хлорида натрия), а процедуры проводятся через влагалище с направлением ультразвуковых волн. В результате прохода ультразвука через заполненные физраствором органы появляется изображение, которое отображается на экране компьютера в реальном времени;
- При рентгенографии пациентке вводится водорастворимый препарат (например, кардиотраст, верографин и аналогичные растворы, содержащие от 50% до 76% йода). Затем при помощи специального оборудования выполняется рентгеновское исследование, в результате которого получаются снимки полости матки.
Каждый метод имеет свои достоинства. УЗИ ГСГ не вызывает тех же неприятных ощущений, как рентгенографический способ, однако может иметь большую погрешность. Например, спазмы могут привести к ошибочному изображению спаек, когда насколько одна стенка трубы «прижимает» другую. Однако, по мнению врачей, эхосальпингография обладает дополнительным лечебным эффектом, так как введенная жидкость может воздействовать на развитие незначительных спаек внутри труб, таким образом повышая их проходимость и вероятность беременности.
Рентгенографическое исследование, в свою очередь, считается более эффективным, как по точности, так и по функциональности: снимки после ГСГ с использованием рентгена могут быть зафиксированы и могут быть просмотрены несколькими специалистами.
Показания и противопоказания метода диагностики
Неосуществление беременности – основная, но не единственная причина для получения направления на ГСГ. Показаниями к гистеросальпингографии с использованием ультразвукового метода могут быть подозрения на туберкулез матки и труб, внутриматочные патологии, такие как подслизистая миома, полипы и гиперплазия эндометрия. УЗИ ГСГ может быть назначено в разные дни менструального цикла в зависимости от предполагаемого диагноза: для диагностики проходимости труб и истмикоцервикальной недостаточности исследования производят во второй фазе цикла, для выявления внутреннего эндометриоза – на 7-8 день цикла, а для диагностики подслизистой миомы – в любую фазу цикла.
Рентгенологическое исследование также выполняется в рамках комплексного обследования с целью более точного определения причины бесплодия, при подготовке к экстракорпоральному оплодотворению (ЭКО) и внутриматочной инсеминации. Это исследование также может быть рекомендовано в случае подозрений на аномалии развития матки, внутриматочные сокращения, которые возникают вследствие воспалительного процесса после выкидыша или аборта, а также при подготовке к полостным операциям для исключения спайочного процесса. Рентгеновская ГСГ выполняется в первой половине менструального цикла, когда эндометрий еще совсем не развит, что способствует более точной интерпретации результатов. Наиболее подходящее время для назначения процедуры – период между первым днем менструации, когда выделений нет, и наступлением овуляции, что составляет 6-12 день при стандартном 28-дневном цикле.
Гистеросальпингографию нельзя выполнять при наличии воспалительных заболеваний матки или придатков, беременности любого срока, тяжелых заболеваниях сердечно-сосудистой системы, аллергии на йод (поскольку контрастное вещество для рентгенографии всегда содержит йод). Кроме того, нельзя проводить процедуру при инфекционных или бактериальных заболеваниях влагалища, так как может произойти инфицирование труб.
Подготовка к рентгеновской ГСГ и к УЗИ ГСГ немного различаются. Перед исследованием женщина обязана пройти обследование и убедиться в отсутствии беременности (рентгеновское излучение может быть опасно для плода), исключить сифилис, ВИЧ, гепатит В и С, сдать мазок на микрофлору влагалища и осуществить УЗИ органов малого таза. Накануне исследования рекомендуется сделать клизму. Оба метода ГСГ лучше проводить на голодный желудок. За полтора часа до начала исследования с использованием рентгена можно выпить не более одного стакана негазированной воды. Если проводится УЗИ, рекомендуется употребить больше жидкости, чтобы мочевой пузырь был заполнен, так как это способствует улучшению визуализации.
Технически процедура проводится без использования анестезии, но врач может предложить принимать спазмолитические или седативные препараты для уменьшения дискомфорта и спазмов. Перед тем, как лечь на специальный стол для рентгенографического исследования, пациентка должна опорожнить мочевой пузырь и снять все металлические украшения или детали одежды в области рентгеновских снимков. Женщину укладывают так, чтобы её таз находился на краю стола, а ноги — на специальных держателях. После обработки наружных половых органов антисептиком, во влагалище вводят зеркала для доступа к шейке матки. Затем через шейку матки с помощью катетера подается контрастное вещество, предварительно подогретое до температуры тела. Далее врач делает первый рентгеновский снимок, чтобы наблюдать полость матки. Затем вводят удвоенный объём контраста под давлением, что способствует его продвижению по маточным трубам. В случае их проходимости контраст попадает в брюшную полость. В этот момент выполняются дополнительные рентгеновские снимки. Вся процедура занимает 30-40 минут.
Хотя при проведении УЗИ ГСГ процедуру можно выполнить даже быстрее – около 15 минут, так как врач одновременно придерживается за процессом движения физраствора и проводит ультразвуковое обследование.
Каковы особенности метода Эхо-СГ?
Во время выполнения исследования могут возникнуть болезненные ощущения. Эти ощущения могут быть проявлением нарушения проходимости маточных труб из-за наличия спаек. Также спазмы могут возникать в ходе процедуры из-за введения контрастного вещества, а также в результате эмоционального состояния пациентки. Опытный специалист сможет правильно оценить ситуацию, снять спазм и продолжить диагностику.
С учётом вероятных болевых ощущений, наши специалисты рекомендуют использовать метод обезболивания для минимизации дискомфорта. Это может быть местная анестезия или внутривенная.
После исследования в некоторых случаях могут наблюдаться незначительные кровянистые выделения, которые исчезают в течение 1-2 дней. Рекомендуется воздержаться от половой жизни в течение одной недели.
Подготовка к эхосальпингографии
Эхосальпингография обычно проводится на 7-10 день или с 16 по 25 день менструального цикла, после овуляции, если исследование назначено на вторую фазу цикла. Перед этим обязательна контрацепция. Все пациентки должны пройти обследование для исключения инфекционно-воспалительных заболеваний органов малого таза и инфекционных заболеваний крови (гепатиты, сифилис, ВИЧ). Процедура может быть выполнена только при отсутствии противопоказаний.
Выбирая нашу клинику для проведения эхосальпингографии, вы можете быть уверены в том, что:
- Обследование проведут квалифицированные врачи-гинекологи, чья репутация и профессионализм являются гордостью нашей клиники.
- Для обследования будут использованы только современные препараты и новое оборудование.
- Эхосальпингография пройдет практически безболезненно, так как наши специалисты подберут для вас оптимальный вариант обезболивания.
- Вам будет подробно объяснено, как будет проходить процедура и какой результат можно ожидать.
- Время проведения процедуры будет согласовано заранее и займёт 15-20 минут.

Свяжитесь с нами, чтобы получить ответы на ваши вопросы и помощь от наших специалистов.

После выполнения эхосальпингографии наши эксперты подробно опишут состояние проходимости маточных труб и при необходимости назначат лечение.